无锡坤如玛丽腹腔镜下全子宫+双侧输卵管切除术──成功为糖尿病患者切除子宫腺肌瘤
何为子宫腺肌瘤
子宫腺肌病是指子宫内膜向肌层良性浸润并在其中弥漫性生长。其特征是在子宫肌层中出现了异位的内膜和腺体,伴有其周围的肌层细胞肥大和增生。故有子宫内子宫内膜异位症之称,而盆腔内子宫内膜异位症则称为子宫外子宫内膜异位症。许多学者都认为两者并非同一疾病,其相同之处是二者均受卵巢激素的调节。
子宫腺肌瘤症状体征
1.症状
(1)痛经:30岁以上的妇女,出现继发性、渐进性加剧的痛经为本病的主要症状。由于子宫肌层的子宫内膜异位灶随着月经周期的变化也发生周期性的变化,使内膜异位灶发生周期性充血、水肿、出血,这些出血被肌层包裹,而肌层扩张受限,具有很大的张力,这种变化使子宫发生痉挛性收缩而发生严重的痛经。Bird认为痛经与内膜浸润肌层的深度有关,Ⅲ级者83.3%有痛经,而Ⅱ级者仅4.3%有痛经。同时痛经也与肌层内内膜异位灶出血的程度有关,出血的病灶往往有痛经,而无出血者痛经一般较轻。在本院统计的病例中有痛经症状者占67.1%,其中继发性痛经者占86.5%。
(2)月经失调:主要表现为月经量增多,经期延长,其发生原因多为:①由于肌层内有子宫内膜异位灶,不能使子宫肌层有效的收缩而致月经过多。②腺肌瘤患者一般处于高雌激素状态,常伴子宫内膜增生过长,也可致月经过多或经期延长。文献报道腺肌瘤合并子宫内膜增生过长的发生率为25%左右。③由于子宫增大,子宫腔面积也相应增大,因此出血量增多。据Bird报道,肌层受浸润的范围愈广,经量增多的发生率愈高,轻度浸润者经量增多占23.3%,而重度患者则为82.3%。如果腺肌瘤合并肌瘤月经量增多则更为明显。在本院统计的病例中月经异常占73.4%。
2.体征
子宫增大、呈球形,质地变硬,子宫一般不超过孕12周子宫大小。近月经期检查,子宫有触痛。如果病灶为局限型,子宫则呈不规则增大,结节不平。常与子宫肌瘤合并存在。月经期,由于病灶充血、水肿及出血,子宫可增大,质地变软,压痛较平时更为明显;月经期后再次妇检发现子宫有缩小。这种周期性出现的体征改变为诊断本病的重要依据之一。若合并盆腔子宫内膜异位症时,子宫增大、后倾、固定、骶骨韧带增粗,或子宫陷凹处有痛性结节等。
2017年8月22日我院妇科接诊了一名46岁女性吴女士。患者来时踌躇满容,详细询问病史后,患者自诉因月经量增多,阴道出血三个月有余不干净,后就诊于无锡市某医院做检查,被告知患有子宫腺肌瘤,子宫腺肌瘤较大,再加上患有糖尿病,阴道出血3个月,必须切除子宫无法实施腹腔镜手术。而无锡市某医院,因为患者糖尿病,体态肥胖,手术风险大,不敢做腹腔镜手术。而据吴女士说道她是机缘巧合下,在网上得知无锡坤如玛丽医院专注妇科12年,器械先进,医生技术精湛,故前来就诊。
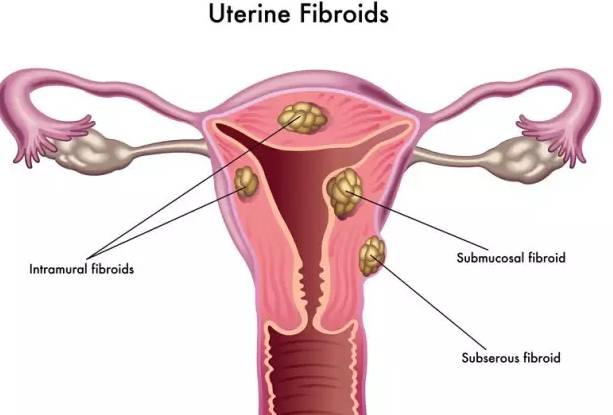
坤如玛丽首席手术院长侯玉芬主任得知这一消息后,立即安排吴女士做了超声检查,检查结果显示,子宫前位 89mm* 99mm *70mm,肌层回声不均匀,近内膜处见大小月9*8mm低回声区,宫腔呈浅Y形改变。双层内膜厚约7mm,整个子宫呈球形增大,而吴女士体态肥胖同时还患有糖尿病,所以这次手术空间很小,且操作难度非常大。
吴女士检查图
在患者吴女士入院当天,侯玉芬主任组织全体医生病例讨论,制定手前、术中方案,入院当天医生积极完成术前化验,与病人家属进行了耐心细致的沟通后,为了病人恢复快,痛苦小。侯玉芬主任最终决定进行腹腔镜下全子宫+双侧输卵管切除术。
吴女士腹腔镜术前图
于22日早上,由侯玉芬主任主刀,在坤如玛丽万级流层洁净手中室中,行腹腔镜下全子宫+双侧输卵管切除术。手术中,由于患者子宫腺肌瘤体积大,腹腔镜镜下不能完全暴露整个手术视野,只能将腹腔镜绕过瘤体达手术部位,手术难度较高。侯主任带领医护团队,术中小心操作,得当处理,利用腔镜下娴熟的缝合技术,整个手术历经3小时,终于成功切除患者体内肌瘤,手术十分成功,患者目前正在恢复之中。
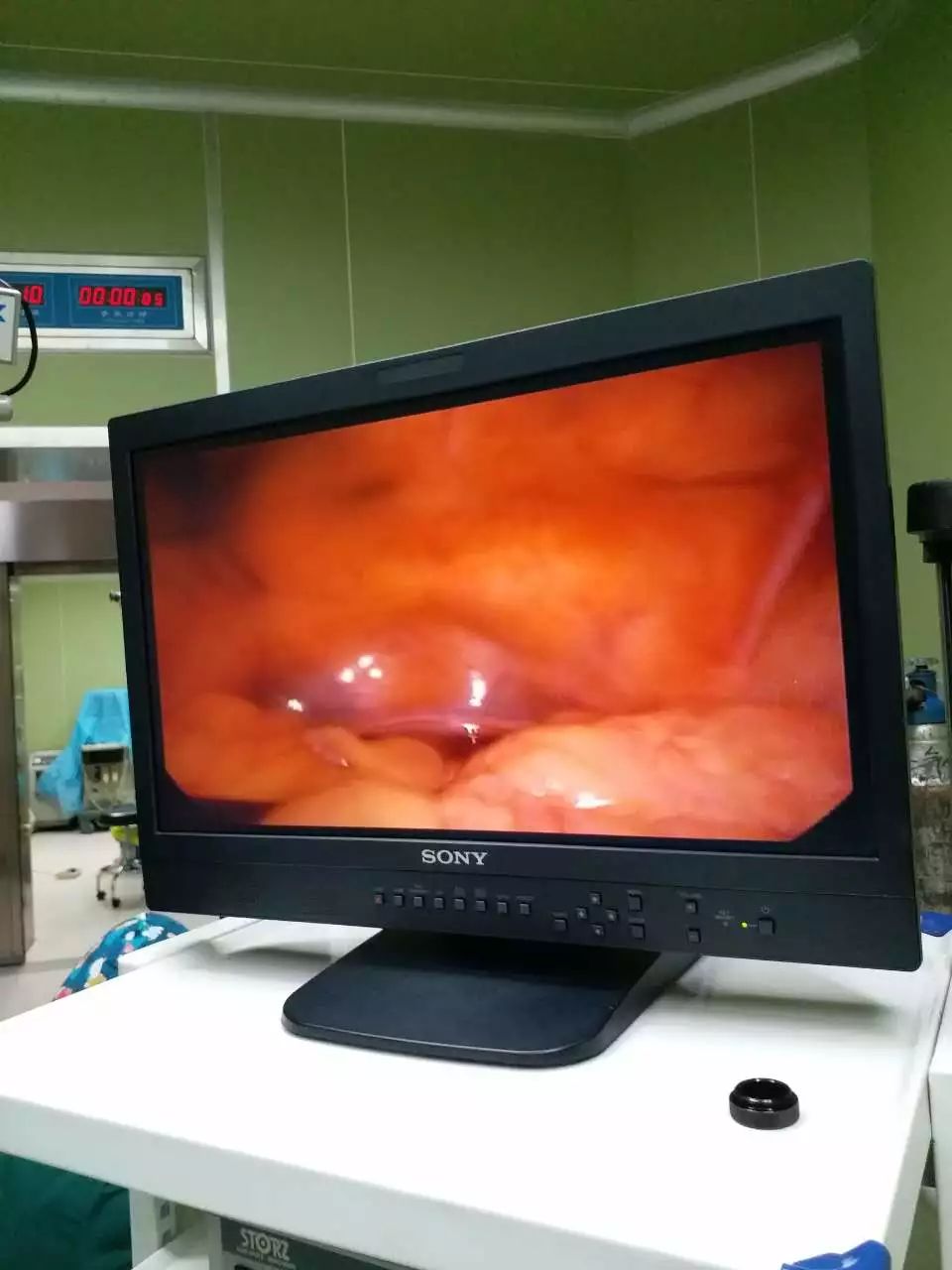
吴女士术后腹腔镜图
此例手术采取腹腔镜微创手术。与传统开腹手术比较,腹腔镜手术准确度高、创伤小、对腹腔脏器干扰少,手术后疼痛轻,病人恢复快,术后腹部无明显切口瘢痕。
术后侯主任很欣慰地说:“这个患者情况比较特殊,因患者有高血糖体态又较为肥胖,为我们手术带来了很大的难度,但是这次手术采用的是“腹腔镜下全子宫+双侧输卵管切除术”,这是一种安全有效的手术方法,其优点是损伤小、出血少、恢复快,是目前较为理想的微创手术治疗子宫腺肌瘤的方法之一,而患者选择在我们医院进行腹腔镜手术,就是对我们的极大信任,还好,经过我们的共同努力,没有辜负患者对我们的这份信任,我们感到很开心。”